Infectologistas explicam mitos e verdades sobre as vacinas
20 de setembro de 2023 - 15:28 #infectologista #mitos #Mitos e Verdades #proteção #saúde #Vacinação #vacinas #verdades #vírus
Assessoria de Comunicação do HSJ
Texto: Bárbara Danthéias
Fotos: Tiago Stille
Arte gráfica: Josias Jeronimo
A difusão de notícias falsas está entre as principais causas da queda da cobertura vacinal no País
Gripe, covid-19, tuberculose, poliomielite, varíola, meningite, sarampo, caxumba, rubéola, difteria, tétano, coqueluche, essas são só algumas das diversas doenças infecciosas que podem ser prevenidas por meio da vacinação. Há 50 anos, o Programa Nacional de Imunizações (PNI) garante à população brasileira acesso gratuito a todas as vacinas recomendadas pela Organização Mundial de Saúde (OMS).
Atualmente, são ofertadas 20 vacinas a crianças, adolescentes, adultos, idosos e gestantes, conforme o Calendário Nacional de Vacinação, dentre os 48 imunobiológicos (vacinas, imunobiológicos especiais, soros e imunoglobulinas) distribuídos anualmente pelo PNI. Graças ao programa, foi possível erradicar do país a poliomielite e a varíola, bem como reduzir a taxa de transmissão de várias outras doenças, incluindo a covid-19.
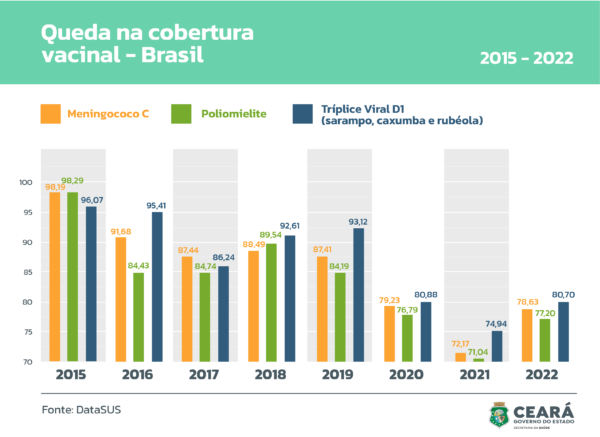
Para manter a população protegida, é recomendável que entre 90 a 95% das crianças, no mínimo, estejam imunizadas. Desde 2015, porém, essa taxa vem apresentando sucessivas quedas, apresentando sua pior marca em 2021. Vacinas que sempre apresentaram alta adesão da população — como a “gotinha”, contra poliomielite; a meningococo C, contra meningite, e a tríplice viral, contra sarampo, caxumba e rubéola — agora se mantêm abaixo da meta de cobertura vacinal, conforme demonstram os gráficos abaixo.
Entre os múltiplos fatores responsáveis por essa redução na adesão às vacinas, destaca-se a difusão das notícias falsas — também conhecidas como fake news — sobre os imunizantes. O Hospital São José (HSJ), equipamento da Secretaria da Saúde do Estado do Ceará (Sesa) referência no tratamento de doenças infecciosas, selecionou algumas das principais dúvidas acerca das vacinas para informar a população sobre as verdades e os mitos em torno desse tema.
Eu não posso tomar a vacina contra o vírus influenza se estiver gripado(a)?
Verdade. Conforme orientação do Ministério da Saúde, na presença de qualquer quadro febril agudo — seja covid-19, gripe ou qualquer outra doença que tenha febre como sintoma —, a pessoa deve evitar tomar a vacina contra influenza para que não se confunda a manifestação da doença com a reação adversa à vacina. A recomendação é esperar a melhora do quadro gripal ou febril para só então se vacinar.
Infectologista e coordenadora do Núcleo de Qualidade e Segurança do Paciente (NQSP) do HSJ, Ruth Araújo.
Pessoas que recebem várias vacinas ao mesmo tempo podem ter sobrecarga do sistema imune e têm mais risco de efeitos adversos?
Mito. As vacinas do calendário vacinal podem ser feitas simultaneamente sem problemas. Durante a infância as crianças são expostas a muito mais antígenos ou microrganismos, levando o sistema imune a produzir respostas adequadas aos patógenos. Portanto, não há sobrecarga do sistema imune quando é realizada a vacinação simultânea para vários tipos de patógenos, e tampouco aumenta o risco de efeitos adversos.
Infectologista do HSJ e presidente da Sociedade Cearense de Infectologia (SCI), Lisandra Damasceno.
Quem já teve catapora não precisa tomar vacina?
Verdade. A catapora, doença causada por um vírus muito contagioso, confere imunidade para vida toda. Ou seja, não se contrai catapora mais de uma vez, não sendo necessária a vacina nesse caso. Vale lembrar, no entanto, que não pode ser considerada uma doença leve, pois pode evoluir com complicações graves, como pneumonia, infecção bacteriana das lesões e encefalite. Além disso, quem teve catapora pode desenvolver o herpes-zoster (cobreiro), sobretudo os idosos, pois o vírus da catapora fica latente no organismo e pode eclodir novamente após muitos anos, na forma do cobreiro.
Se alguém tiver dúvida se teve ou não catapora, a vacina deve ser indicada, pois, mesmo que já tenha tido no passado, não faz mal tomar a vacina. É importante lembrar, também, que pessoas com a imunidade comprometida e gestantes não devem tomar a vacina da catapora, pois é uma vacina de vírus vivos atenuados.
Infectologista do Hospital Infantil Albert Sabin (Hias) e membro efetivo do Departamento de Infectologia da Sociedade Brasileira de Pediatria, Robério Leite.
Quem tem alergia a ovo ou gelatina não pode tomar vacina?
Depende da vacina. Existem quatro vacinas principais que têm, em sua formulação, proteínas do ovo: febre amarela, influenza, tríplice viral e quádrupla viral. Com a otimização das técnicas de desenvolvimento das vacinas, a quantidade de proteína do ovo nas vacinas foi diminuindo cada vez mais, reduzindo muito o risco de pessoas terem alguma reação anafilática ou alérgica associada.
Hoje, as pessoas não precisam temer reações alérgicas graves às vacinas contra influenza, tríplice viral e quádrupla viral. O que a gente recomenda é que se mantenha a monitorização dos sintomas, mas esse risco é bem baixo. Já em relação à febre amarela, existe um risco associado à administração da vacina e às pessoas que tiveram reação anafilática grave ao ovo. Se a pessoa vai para uma área endêmica, ela deve pesar o risco-benefício e fazer essa administração em um ambiente controlado, numa unidade de saúde, onde é possível fazer uma intervenção caso haja alguma reação alérgica mais grave.
Infectologista do HSJ, Francisco José Cândido.
Tomar uma dose de uma vacina que prevê mais doses já garante proteção, não sendo necessário completar o esquema de vacinação?
Mito. Quando a vacina tem previsão de ser dada em mais de uma dose, tomar doses incompletas não garante a eficácia plena da imunização. A vacinação incompleta — a depender da doença — pode, quando muito, gerar uma imunização incompleta que pode levar o paciente a ter quadros mais leves da doença caso se contamine, mas isso não funciona para todas as doenças.
Infectologista e diretora clínica do HSJ, Lara Távora.
Não é mais necessário me vacinar contra doenças que estão quase erradicadas em meu país?
Mito. Historicamente, a aplicação das vacinas tem diminuído a incidência de doenças graves como poliomielite, coqueluche, tétano, difteria, meningites, sarampo, caxumba, rubéola e febre amarela. O impacto positivo da imunização ao longo da história pode gerar a falsa sensação de que doenças imunopreveníveis são raras e não oferecem mais riscos à saúde. Não se pode cair no raciocínio “já que a doença quase nem existe, não precisamos mais nos vacinar”, quando o pensamento deve ser o contrário: porque a população se vacinou é que determinada doença ficou rara.
É importante salientar que eventuais quedas de coberturas vacinais criam ambientes favoráveis ao surgimento de surtos e epidemias. A sonhada erradicação completa de uma doença, que permita às autoridades de saúde suspenderem a necessidade de vacinação contra ela, é um luxo extremamente raro, exemplo que aconteceu com a varíola humana, responsável por mais de 300 milhões de mortes no planeta. Essa doença foi erradicada em 1980, graças a um grande plano de vacinação e cautelosa avaliação do seu comportamento. Não é essa a realidade para a quase totalidade das outras doenças imunopreveníveis. Todos devem manter o cartão de vacinação atualizado, conforme recomendado pelo Ministério da Saúde, para benefícios individuais e coletivos.
Infectologista e diretor técnico do HSJ, Lauro Perdigão.
As vacinas podem causar a doença que estão destinadas a prevenir?
Via de regra, não. A maioria das vacinas não provoca a doença que é destinada a combater. Uma diferenciação é importante: é muito comum, principalmente em crianças, algumas vacinas darem reações leves como febre baixa, mal-estar e dor no corpo, às vezes com vermelhidão e dor no braço no local de aplicação. Entretanto, isto não configura doença, na verdade, é apenas uma reação extremamente leve do corpo à vacina, com sintomas que desaparecem em 24h a 48h após a aplicação.
Outro ponto fundamental é diferenciarmos alguns aspectos: vacinas feitas de vírus inativados ou partes virais não podem causar as doenças que previnem. Por outro lado, vacinas de vírus vivo atenuadas, que constituem apenas uma parcela das vacinas utilizadas — como a tríplice viral (sarampo, caxumba e rubéola) — podem, muito raramente, causar versões mais leves da doença que tentam prevenir. Porém, é importante salientar que são quadros muito brandos e que evoluem de forma positiva em poucos dias.
Infectologista do HSJ, Luis Arthur Brasil.

